Πως γίνεται και πότε χρειάζεται.
O Θυρεοειδής αδένας είναι ο μεγαλύτερος ενδοκρινής αδένας του ανθρώπινου σώματος. Εντοπίζεται στην πρόσθια περιοχή του τραχήλου, έχει βάρος περίπου 20 γραμμάρια και αποτελείται από 2 λοβούς (δεξιό και αριστερό), οι οποίοι συνδέονται μεταξύ τους με τον ισθμό.
Η αρχική ονομασία του θυρεοειδούς ήταν «λαρυγγικός αδένας».
Θυρεοειδής, ονομάστηκε το 1656 από τον Warton, εξαιτίας του σχήματός του, που μοιάζει με ασπίδα (θυρεός = ασπίς).
Η πρώτη αναφορά σε παθολογία του αδένα έγινε το 1786, όταν ο Parry μίλησε για υποθυρεοειδισμό και βρογχοκήλη.
Ο Θυρεοειδής αδένας παράγει τρεις ορμόνες:
1) Θυροξίνη ή τετραϊωδοθυρονίνη (Τ4)
2)Τριιωδοθυρονίνη (Τ3). Μαζί (Τ3 + Τ4), ρυθμίζουν το μεταβολισμό όλων των ιστών. Η σύνθεση και η έκκριση των 2 αυτών θυρεοειδικών ορμονών, ρυθμίζεται από τη θυρεοειδοτρόπο ορμόνη (TSH) που παράγεται στην υπόφυση, η οποία, με τη σειρά της, εξαρτάται από την έκκριση της ορμόνης TRH που παράγεται στον υποθάλαμο, και
3) Καλσιτονίνη που ελαττώνει τα επίπεδα του ασβεστίου του αίματος.
Αυτή η ορμόνη δρα:
α) σε επίπεδο νεφρών, μειώνοντας την πρόσληψη και αυξάνοντας την αποβολή του ασβεστίου με τα ούρα,
β) σε επίπεδο εντέρου μειώνοντας την απορρόφησή του, και
γ) σε επίπεδο οστών μειώνοντας την δραστηριότητα των οστεοκλαστών, μειώνοντας δηλαδή την απελευθέρωσή του από τα οστά.
Το βασικό συστατικό της χημικής δομής των θυρεοειδικών ορμονών είναι η ένωση ιωδίου που εισάγεται στο σώμα με την τροφή (νερό, ψάρια, αλάτι, γάλα και αβγά).
Για να κατανοήσουμε τη σημασία των θυρεοειδικών ορμονών, αρκεί να πούμε ότι τα παιδιά που γεννιούνται με έλλειψή τους, έχουν καθυστέρηση στην σωματική και πνευματική τους ανάπτυξη, μια κατάσταση που είναι γνωστή ως κρετινισμός.
Η ημερήσια πρόσληψη ιωδίου είναι συνήθως 50-150 mcg. Όταν η πρόσληψη ιωδίου πέσει κάτω από αυτές τις τιμές, ο αδένας είναι σε θέση να παράγει επαρκείς ποσότητες των θυρεοειδικών ορμονών, με ένα αντισταθμιστικό μηχανισμό αύξησης του όγκου του. Αν όμως η πρόσληψη ιωδίου πέσει κάτω από 20-30 mcg / ημέρα, τότε εκδηλώνεται ο υποθυρεοειδισμός.
ΠΑΘΗΣΕΙΣ ΘΥΡΕΟΕΙΔΟΥΣ
Οι κυριότερες παθήσεις του θυρεοειδούς αδένα περιλαμβάνουν:
- Aνωμαλίες ανάπτυξης του θυρεοειδούς αδένα (θυρεογλωσσικός πόρος)
- Παθήσεις που προκαλούν Υπερθυρεοειδισμό.
- Παθήσεις που προκαλούν Υποθυρεοειδισμό
- Θυρεοειδίτιδες(Hashimoto, de Quervain, Riedel …)
- Καρκίνος του θυρεοειδούς
Κύριο κλινικό εύρημα στις παθήσεις του θυρεοειδούς είναι η διόγκωσή του. Κάθε διόγκωσή του αναφέρεται κλινικά σαν βρογχοκήλη. Φυσιολογικά, ο αδένας δεν ψηλαφάται.
Οι παθήσεις του θυρεοειδούς αφορούν :
1. είτε τη λειτουργικότητά του
- Υποθυρεοειδισμός
- Υπερθυρεοειδισμό
2. είτε το ογκομορφικό του σχήμα
- απλή βρογχοκήλη(διάχυτη αύξηση του όγκου του θυρεοειδή, χωρίς οζίδια),
- ozώδης βρογχοκήλη (απλό όζος ή πολλαπλά οζίδια, καλοήθεις ή κακοήθεις, υπερλειτουργικά ή νορμολειτουργικά) και
- θυρεοειδίτιδα(Διάχυτη φλεγμονή, οξεία ή χρόνια, συνήθως αυτοάνοση. Νόσος hashimoto, Riedel κλπ)
3. είτε και τα δύο
Υπερθυρεοειδισμός – Υποθυρεοειδισμός
Ο υποθυρεοειδισμός, είναι μια πολύ σημαντική λειτουργική βλάβη του αδένα,με σημαντικές επιπτώσεις για τον οργανισμό. Είναι η παθολογική κατάσταση κατά την οποία έχουμε μειωμένη έκκριση θυρεοειδικών ορμονών.
Μπορεί να είναι πρωτοπαθής ή δευτεροπαθής.
Τα συμπτώματα είναι μη ειδικά και βαθμιαία εμφανίζονται αίσθημα κόπωσης, αύξηση σωματικού βάρους, δυσκοιλιότητα, δυσανεξία στο ψύχος, νωθρότητα και διαταραχές της περιόδου, ξηρό δέρμα, απώλεια τριχών και βραδυκαρδία .
Οι σοβαρές περιπτώσεις υποθυρεοειδισμού χαρακτηρίζονται με τον όρο «μυξοίδημα». Στους ασθενείς αυτούς εκτός από τα παραπάνω συμπτώματα παρατηρείται αλλοίωση των χαρακτηριστικών του προσώπου, το οποίο εμφανίζεται πρησμένο.
Όσον αφορά τον υπερθυρεοειδισμό, είναι μια πολύ σημαντική λειτουργική βλάβη του θυρεοειδούς αδένα, που οφείλεται σε υπερβολική παραγωγή θυρεοειδικών ορμονών.
Δύο είναι οι κυριότερες μορφές υπερθυρεοειδισμού ήτοι:
- Η τοξική διάχυτος βρογχοκήλη, γνωστή σαν νόσος του Graves ή νόσος του Basedow, όπου όλος ο θυρεοειδής αδένας υπερλειτουργεί και
- Η τοξική οζώδης βρογχοκήλη, όπου στον θυρεοειδή αναπτύσσεται ένας ή περισσότεροι όζοι, οι οποίοι υπερπαράγουν θυρεοειδικές ορμόνες. Ανάλογα με τον αριθμό των όζων η μορφή αυτή του υπερθυρεοειδισμού διακρίνεται σε πολυοζώδη, όπου πάνω στο θυρεοειδή αναπτύσσονται πολλοί όζοι και στο μονήρες τοξικό αδένωμα, όπου πάνω στο θυρεοειδή εμφανίζεται ένας μόνο όζος. (Δες την ενότητα όζοι- βρογχοκήλη)
Ο υπερθυρεοειδισμός, εκδηλώνεται με νευρικότητα, ανησυχία, ευερεθιστότητα, δυσανεξία στη ζέστη, αυξημένη εφίδρωση, εύκολη κόπωση, αδυναμία, μυικές κράμπες, διάρροια ή μεταβολή του βάρους του σώματος (συνήθως απώλεια, παρά την αυξημένη πρόσληψη τροφής) .
Επίσης μπορεί να υπάρχουν ταχυκαρδία, «φτερούγισμα» ή πόνος στο στήθος, ενώ οι γυναίκες αναφέρουν συχνά διαταραχές της περιόδου. Σε ορισμένες περιπτώσεις υπάρχουν πόνοι στα κόκαλα λόγω της προκαλούμενης οστεοπόρωσης και προπέτεια των οφθαλμών (ο γνωστός εξόφθαλμος) που παρουσιάζεται συχνότερα σε νεαρά άτομα.
Φάρμακα επίσης μπορεί να προκαλέσουν αύξηση παραγωγής των ορμονών του θυρεοειδούς (όπως το λίθιο, η φαινιλοβουταζόνη, κ.α.).
Όζοι θυρεοειδούς – Βρογχοκήλη
Οι όζοι του θυρεοειδούς, μονήρης ή πολλαπλοί, είναι από τις πιο συχνές παθήσεις του ενδοκρινικού συστήματος και συχνά, η ανακάλυψή τους είναι τυχαία, συνήθως μετά από ΩΡΛ εξέταση, ή μετά από υπερηχογράφημα τραχήλου για ψηλαφητά ογκίδια ή αγγειακές παθήσεις.
Ο όζος είναι μία εντοπισμένη διόγκωση του θυρεοειδούς αδένα. Αν η διόγκωση δεν είναι εντοπισμένη, αλλά σε όλο το λοβό, τότε μιλάμε κλινικά για βρογχοκήλη.
Αυτή με τη σειρά της μπορεί να εκφράζει μια διάχυτη διόγκωση, ομότιμη όλου του αδένα ή πολυοζώδη διόγκωση (κατά εστίες), όζους δηλαδή σε διάφορα σημεία του αδένα.
Στην πρώτη περίπτωση μιλάμε για απλή διάχυτη βρογχοκήλη, ενώ στη δεύτερη για απλή οζώδη βρογχοκήλη.
Τώρα, εάν πάνω σε αυτές τις μορφολογίες του αδένα, υπάρχει και αυξημένη παραγωγή ορμονών ( υπερθυρεοειδισμός ), τότε μιλάμε, στην περίπτωση του εντοπισμένου όζου για τοξικό αδένωμα (ή Νόσος Plummer), στη περίπτωση της διάχυτης βρογχοκήλης για υπερθυρεοειδισμό (Ν.Graves–Basedow), και στην οζώδη βρογχοκήλη για τοξική οζώδη βρογχοκήλη.
Συνήθως ο μονήρης όζος, για να αρχίσει να παράγει προκαλώντας υπερθυρεοειδισμό και να μετατραπεί σε τοξικό αδένωμα (Νόσος Plummer ), πρέπει να έχει μεγάλο μέγεθος (>3cm).
Σε όλες τις περιπτώσεις αυξημένης παραγωγής θυρεοειδικών ορμονών (τοξικής βρογχοκήλης),ο οργανισμός απορρυθμίζεται παρουσιάζοντας όλα τα συμπτώματα του υπερθυρεοειδισμού, όπως:
νευρικότητα, ανησυχία, ευερεθιστότητα, δυσανεξία στη ζέστη, αυξημένη εφίδρωση, εύκολη κόπωση, αδυναμία, μυικές κράμπες, κλπ..
Η συμπτωματολογία της μη τοξικής βρογχοκήλης καθορίζεται από το μέγεθος της και συνεπώς από την πίεση γειτονικών οργάνων.
Ο ασθενής προσέρχεται εξαιτίας διόγκωσης στην περιοχή του τραχήλου, δύσπνοια και βήχας εξαιτίας πίεσης της τραχείας, βράγχος φωνής, δυσφαγία από πίεση του οισοφάγου και σπάνια αιμορραγία.
Όσον αφορά τα Aίτια της βρογχοκήλης , το πιο γνωστό παγκοσμίως αίτιο είναι η “Eλλειψη Iωδίου, σαν βασικό συστατικό της θυροξίνης. Επομένως η έλλειψή του συμβάλλει στην μειωμένη παραγωγή θυρεοειδικής ορμόνης.
Άλλα αίτια είναι:
- Φάρμακα, όπως η προπυλθειοουρακίλη, το λίθιο και η φαινυλβουταζόνη .
- Διάφορες βρογχοκηλογόνες τροφές όπως τα λάχανα του γένους Brassica.
- Περιβαλλοντικοί παράγοντες , όπως ακτινοβολία.
- Σωματικές μεταλλάξεις του υποδοχέα της TSH, δυσορμονογένεση.
- Κληρονομικές διαταραχές σύνθεσης των θυρεοειδικών ορμονών.
Η διάγνωση των μονήρων όζων και της βρογχοκήλης , γίνεται κλινικά με την ψηλάφηση, αλλά κυρίως με το υπερηχογράφημα. Μπορεί να ζητηθεί σπινθηρογράφημα, έγχυση δηλαδή ραδιενεργού φαρμάκου, αλλά έχει μικρότερη διαγνωστική αξία σήμερα.
Σπινθηρογραφικά, οι όζοι που προσλαμβάνουν το ραδιοϊσότοπο, λέγονται θερμοί όζοι και συνήθως είναι καλοήθεις, ενώ σε ένα πολύ μικρό ποσοστό (<4%) μπορεί να είναι κακοήθεις.
Αντιθέτως, οι λεγόμενοι ψυχροί όζοι, αυτοί δηλαδή που δεν προσλαμβάνουν το φάρμακο όταν γίνεται η εξέταση του σπινθηρογραφήματος, σε μια αναλογία 5-10% αποδεικνύονται ιστολογικά κακοήθεις .
Στην απόφαση για χειρουργική αντιμετώπιση, σημαντικό ρόλο παίζει η παρακέντηση των όζων του θυρεοειδούς (FNA ή βιοψία θυρεοειδούς με λεπτή βελόνα), η οποία καθορίζει εάν ο θυρεοειδής έχει κακοήθεια ή όχι.
Οι ασθενείς με όζους του θυρεοειδούς, πρέπει να υποβάλλονται σε διαγνωστική παρακέντηση με λεπτή βελόνα (FNA):
1) εάν ο όζος είναι δ >1 εκ.,
2) έχει ανώμαλα όρια και αποτιτανώσεις,
3) έχει αυξημένη αιμάτωση και
4) η ελαστογραφία τον χαρακτηρίζει σκληρό, στοιχεία που αυξάνουν
την πιθανότητα για κακοήθεια.
Σημαντικό πάντως είναι ότι περίπου ένα 5% των βιοψιών με λεπτή βελόνα, είναι ψευδώς θετικές και ένα 5% είναι ψευδώς αρνητικές. Έτσι, τα αποτελέσματα της βιοψίας είναι ακριβή σε ποσοστό 90%, όπως επιβεβαιώνεται από μετέπειτα χειρουργική αντιμετώπιση του ασθενούς.
Εάν η βιοψία (FNA), επιβεβαιώσει ότι ο όζος είναι καλοήθης, ο ασθενής παρακολουθείται από τον ενδοκρινολόγο.
Εάν επιβεβαιωθεί η ύπαρξη κακοήθειας ή η υποψία κακοήθειας, τότε οδηγείται στο χειρουργείο.
Πάντως γενικότερα η θεραπεία της βρογχοκήλης δεν είναι ενιαία, αλλά καθορίζεται από διάφορους παράγοντες, όπως η λειτουργικότητά της (τοξική, μη τοξική) , καθώς και το μέγεθος και τα συμπτώματα που προκαλεί. Μπορεί δηλαδή ο ασθενής να πάρει φαρμακευτική αγωγή, ή να οδηγηθεί στο χειρουργείο.
Στο χειρουργείο, συνήθως, εκτός από τη θετική ή ύποπτη FNA, οδηγείται και κάθε αποτυχία φαρμακευτικής αγωγής, η μεγάλη βρογχοκήλη που προκαλεί πιεστικά φαινόμενα και η καταδυόμενη βρογχοκήλη, όταν υπάρχουν παρενέργειες κατά τη διάρκεια της φαρμακευτικής αγωγής όπως ακοκκιοκυτταραιμία, καθώς και κάθε επιδείνωση εξόφθαλμου, παρά τη φαρμακευτική αγωγή.
Στην ομάδα μας, κάθε ασθενής που οδηγείται στο χειρουργείο παραπέμπεται υποχρεωτικά από ενδοκρινολόγο, που σημαίνει ότι δεν μπορεί πλέον να αντιμετωπισθεί με φάρμακα, επομένως η μόνη λύση είναι η χειρουργική αντιμετώπιση.
Καρκίνος Θυρεοειδούς
Επιδημιολογία
Ο καρκίνος του θυρεοειδούς αποτελεί μία σχετικά σπάνια νόσο, αφού απαντάται σε ποσοστό 0,6-1,6% του συνόλου των καρκίνων στις Η.Π.Α., και το 1% του συνόλου των καρκίνων παγκοσμίως.
Σύμφωνα με την Αμερικανική Αντικαρκινική Εταιρεία, περίπου 45.000 άνθρωποι διαγιγνώσκονται ετησίως με καρκίνο του θυρεοειδούς στις Ηνωμένες Πολιτείες.
Περίπου το 75% από αυτούς είναι γυναίκες (2–3 φορές συχνότερα από τους άνδρες), οι περισσότεροι ενήλικες, με τα δύο τρίτα των περιπτώσεων να εμφανίζεται μεταξύ 20 και 55 ετών.
Στην Ελλάδα η επίπτωση του καρκίνου του θυρεοειδούς είναι 1.1 ανά 100.000 κατοίκους, με σημαντική αύξηση τα τελευταία χρόνια, ενώ εμφανίζονται 121 νέα περιστατικά ανά έτος.
Οι θάνατοι από καρκίνο θυρεοειδούς αναφέρονται σε ποσοστό 0,35-0,38% του συνόλου των θανάτων από καρκίνο στη χώρα μας.
Όταν υπάρχει οικογενειακό ιστορικό καρκίνου του θυρεοειδούς, ο κίνδυνος εκδήλωσης της νόσου και σε άλλα μέλη της οικογένειας είναι μεγαλύτερος.
Συνήθως αποτελεί τυχαίο εύρημα και είναι ασυμπτωματικός στο 50% των περιπτώσεων
Σαν αρχικό σύμπτωμα εμφανίζεται ένας ανώδυνος μη φλεγμονώδης τραχηλικός λεμφαδένας (40-80% των περιπτώσεων).
Αίτια
Η ακτινοβολία (Τσερνομπίλ – Φουκοσίμα), τα φυτοφάρμακα, τα βαρέα μέταλλα στο νερό, η μόλυνση του περιβάλλοντος και η κληρονομικότητα, είναι οι κύριες αιτίες για την εμφάνιση του καρκίνου του θυρεοειδούς.
Διάγνωση
Η διάγνωση του καρκίνου του θυρεοειδούς βασίζεται σε ένα καλό ιστορικό (οικογενειακό, ακτινοβολία), στην κλινική εξέταση και την ψηλάφηση του αδένα, στις ειδικές εργαστηριακές εξετάσεις ( ορμόνες θυρεοειδούς, αντιθυρεοειδικά αντισώματα), στο υπερηχογράφημα θυρεοειδούς, στο σπινθηρογράφημα και τέλος στην παρακέντηση δια λεπτής βελόνης (FNA) του ανευρεθέντος όζου (υπερηχογραφικά καθοδηγούμενη) και την κυτταρολογική του εξέταση.
Τα κλινικά σημεία που μπορεί να είναι ύποπτα για παρουσία καρκίνου θυρεοειδούς είναι o σκληρός ψηλαφητός όζος (5-6% καρκίνος), η γρήγορη αύξηση του μεγέθους του αρχικού όζου, η τοπική λεμφαδενοπάθεια, το βράγχος φωνής, η δύσπνοια, η δυσφαγία, αίσθημα τοπικής πίεσης , παράλυση φωνητικής χορδής
Η αξιοπιστία (FNA) των όζων του θυρεοειδή εξαρτάται από πολλούς παράγοντες , όπως η εμπειρία του γιατρού που την κάνει, αλλά και την ικανότητα του κυτταρολόγου να αξιολογεί τα ευρήματα, κλπ. και δεν είναι πανάκεια.
Ένας στους δύο ασθενείς μπορεί να έχει αρνητικό αποτέλεσμα στη εξέταση , ενώ έχει καρκίνο.
Για το λόγο αυτό, στην FNA, αξιολογείται μόνο το θετικό αποτέλεσμα.
Ιστολογικοί τύποι καρκίνου θυρεοειδούς
Ο ιστολογικός τύπος του καρκίνου του θυρεοειδούς, καθορίζει τη θεραπεία και την πρόγνωσή του και περιλαμβάνει:
- Θηλώδες καρκίνωμα του θυρεοειδούς. Ο τύπος θηλώδους καρκίνου του θυρεοειδούς είναι ο πιο συχνός, και αποτελεί περίπου το 75-80 % όλων των καρκίνων του θυρεοειδούς. Συχνά μεθίσταται στους τραχηλικούς λεμφαδένες. Πρόγνωση 90-95% 10ετή επιβίωση
- Θυλακιώδες καρκίνωμα του θυρεοειδούς. Αποτελεί περίπου το15% των καρκίνων του θυρεοειδούς και περιλαμβάνει επίσης τον Hurthle καρκίνο. Συχνά μεθίσταται αιματογενώς και σπανιότατα στους τραχηλικούς λεμφαδένες. Πρόγνωση 90-95% 10ετή επιβίωση
- Μυελοειδές καρκίνωμα του θυρεοειδούς. Το μυελοειδές καρκίνωμα του θυρεοειδούς ( περίπου 7%), εξορμάται από τα παραθυλακιώδη κύτταρα ή C-κύτταρα που παράγουν την καλσιτονίνη και είναι κληρονομικό κατά 20%. Συχνά συνδέεται με άλλα μεταβολικά σύνδρομα. Πρόγνωση 55-70% 10ετή επιβίωση
- Αναπλαστικό καρκίνωμα του θυρεοειδούς. Το αναπλαστικό ή αδιαφοροποίητο καρκίνωμα του θυρεοειδούς, είναι η χειρότερη ιστολογική μορφή. Είναι πολύ σπάνιο ( περίπου 1-3%), όμως πολύ επιθετικό και με πολύ κακή πρόγνωση.
Συνήθως εμφανίζεται ως ταχέως αναπτυσσόμενη μάζα με επέκταση στον τράχηλο, δύσπνοια και τοπική ευαισθησία. Η μέση επιβίωση δεν υπερβαίνει τους 6-8 μήνες. - Λέμφωμα του θυρεοειδούς. Αρχίζει από τα κύτταρα του ανοσοποιητικού συστήματος στον θυρεοειδή και είναι πολύ σπάνιο.
- Μεταστατικό καρκίνωμα του θυρεοειδούς
Η θεραπεία είναι, κατ’ εξοχήν, η χειρουργική αφαίρεση με ολική θυρεοειδεκτομή, συνοδευόμενη από λεμφαδενικό καθαρισμό, λήψη ραδιενεργού ιωδίου και πιθανή ακτινοβολία ή χημειοθεραπεία, ανάλογα με το είδος της κακοήθειας.
Η έγκαιρη και ακριβής διάγνωση, η σωστή θεραπεία και η τακτική ιατρική παρακολούθηση με διάφορες εξετάσεις, μπορούν να προλάβουν τον καρκίνο θυρεοειδούς, αλλά και να εξασφαλίσουν ένα υγιές μέλλον στους ασθενείς που αντιμετωπίσθηκαν με καρκίνο θυρεοειδούς
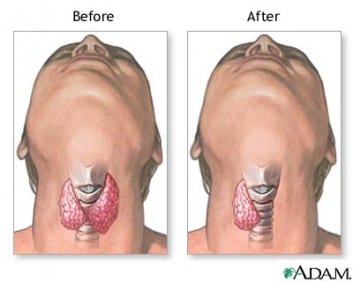
Θυρεοειδεκτομή
Σε όλες σχεδόν τις περιπτώσεις θυρεοειδοπάθειας, εκτελείται ολική θυρεοειδεκτομή.
Η μερική ή υφολική θυρεοειδεκτομή, τείνει σήμερα να καταργηθεί ως χειρουργική πρακτική, κυρίως λόγω υποτροπών της νόσου.
Στην ομάδα μας, κάθε ασθενής που οδηγείται στο χειρουργείο παραπέμπεται υποχρεωτικά από ενδοκρινολόγο, που σημαίνει ότι δεν μπορεί πλέον να αντιμετωπισθεί με φάρμακα, επομένως η μόνη λύση είναι η χειρουργική αντιμετώπιση.
Οι παθήσεις του θυρεοειδούς αδένα που απαιτούν χειρουργική αντιμετώπιση είναι οι εξής:
- Α. Όζoς ≤ 1 εκ., Συμπαγής, με μη Διαγνωστική FNA κατ’ επανάληψη
- Β. Όζος ≥ 1 εκ., με FNA:
- Ύποπτη για Θηλώδες καρκίνωμα ή βλάβη ή Νεόπλασμα Hurthle
- Aτυπία κυττάρων
- Θετικό κληρονομικό αναμνηστικό
- Νεαρή ηλικία
- Σκληρή σύσταση
- Ταχεία αύξηση μεγέθους
- Διόγκωση τραχηλικών αδένων
- Ιστορικό ακτινοβολίας
- Πιεστικά φαινόμενα
- Γ. Οι ψυχροί όζοι του θυρεοειδούς ή οι ή πολλοί όζοι (πολυοζώδεις βρογχοκήλες), με ή χωρίς πιεστικά φαινόμενα στην τραχεία
- Δ. Το τοξικό αδένωμα ( Ν. Plummer)
- Ε. Ο υπερθυρεοειδισμός ( Ν.Graves), σε ασθενή που δεν έχει ανταποκριθεί στη φαρμακευτική αγωγή, ή έχει εμφανίσει αλλεργίες και ουδετεροπενία στα αντιθυρεοειδικά φάρμακα, ή σε γυναίκα ασθενή που θέλει να μείνει σύντομα έγκυος
- ΣΤ. Οι ευμεγέθεις τοξικές βρογχοκήλες με αδένα >150 γραμ. όπου απαιτούνται μεγάλες δόσεις αντιθυρεοειδικών για τη ρύθμιση της λειτουργίας και ο αδένας δεν ελαττώνεται σε μέγεθος μετά τη φαρμακευτική θεραπεία ή τη χορήγηση ραδιενεργού ιωδίου.
- Ζ. Ο καρκίνος του θυρεοειδούς ( όλες οι μορφές), επιβεβαιωμένος ή πιθανολογούμενος μετά από βιοψία με λεπτή βελόνα.
Oι εξετάσεις που προηγούνται
- Το υπερηχογράφημα, το οποίο θα ανιχνεύσει το μέγεθος του αδένα, την ύπαρξη όζων ή όχι, την ύπαρξη κύστεων, και γενικότερα την υφή του.
- Aιματολογικές εξετάσεις, οι οποίες θα δείξουν τα επίπεδα των ορμονών του θυρεοειδούς (T3, T4, TSH, Καλσιτονίνη, κτλ.).
- Tο σπινθηρογράφημα,Aν μετά από ψηλάφηση του θυρεοειδούς εντοπιστεί κάποιος όζος, συνήθως εκτός από το υπερηχογράφημα, συστήνεται να γίνει και σπινθηρογράφημα. Mε την εξέταση αυτή, αξιολογείται η λειτουργική κατάσταση του όζου (αν παράγει δηλαδή ή όχι θυρορμόνη, αν είναι δηλαδή θερμός ή ψυχρός όζος).
- H Παρακέντηση (FNA) του θυρεοειδούς, για την εξέταση ύποπτου όζου, η οποία ίσως είναι η πιο αξιόπιστη από όλες τις εξετάσεις. O γιατρός που κάνει την εξέταση, λαμβάνει με μία λεπτή ένεση υγρό και κύτταρα από τον όζο, τα οποία εξετάζει (βιοψία), για να διαπιστώσει αν είναι κακοήθης.
Βέβαια πρέπει να γνωρίζουμε ότι περίπου ένα 5% των βιοψιών με λεπτή βελόνα είναι ψευδώς θετικές και ένα 5% είναι ψευδώς αρνητικές.
Έτσι, τα μόνα αποτελέσματα της βιοψίας που αξιολογούνται 100% είναι τα θετικά αποτελέσματα.
Τα αρνητικά αποτελέσματα είναι ενδεικτικά και μόνο ο ειδικός είναι υπεύθυνος να τα αξιολογήσει και ν’ αποφασίσει για το χειρουργείο, συνεκτιμώντας την πλήρη κλινική εικόνα, το ιστορικό, την πορεία της νόσου, όπως επίσης και τις υπόλοιπες εργαστηριακές εξετάσεις.
ΕΓΧΕΙΡΗΣΗ ΘΥΡΕΟΕΙΔΟΥΣ – ΠΩΣ ΓΙΝΕΤΑΙ…
ΠΡΙΝ ΤΗΝ ΕΓΧΕΙΡΗΣΗ…
Αφού πάρουμε την απόφαση για εγχείρηση ,καθορίζουμε ημέρα και ώρα χειρουργείου.
Συνήθως μία ή δύο ημέρες πριν, το πρωί, νηστικ-ός/ή, διενεργείται ο απαραίτητος προεγχειρητικός έλεγχος που περιλαμβάνει εξετάσεις αίματος, α/α θώρακος, καρδιογράφημα και καρδιολογική εξέταση και σε ορισμένες περιπτώσεις, Α/Α τραχήλου και ΩΡΛ εξέταση, ειδικά σε καταδυόμενες ή ευμεγέθεις βρογχοκήλες.
Διενεργείται επίσης ο προαναισθητικός έλεγχος και η πρώτη επαφή με τον αναισθησιολόγο. Εδώ να τονίσω την εξαιρετικά υψηλή ικανότητα των συνεργατών μου, που με τις άριστες γνώσεις τους και μακρόχρονη εμπειρία τους, εμπνέουν ένα υψηλό συναίσθημα εμπιστοσύνης.
Ο ασθενής φεύγει, εμείς αξιολογούμε τ’ αποτελέσματα και ενημερώνουμε για οτιδήποτε, την ίδια μέρα τον ασθενή, τηλεφωνικά.
Την παραμονή του χειρουργείου, ο ασθενής σιτίζεται κατά προτίμηση ελαφρά και δεν τρώει τίποτα από τις 11.00 μμ. μέχρι το πρωί. Φυσικά έχει ενημερωθεί για τυχόν δικά του φάρμακα που παίρνει, πια θα κόψει και πια μπορεί να πάρει.
Την ημέρα του χειρουργείου προσέρχεται τελείως νηστικός, με όλες τις δικές του εξετάσεις, κάνει την εισαγωγή του, έχοντας ταυτότητα, βιβλιάριο και αρ. συμβολαίου ιδιωτικής ασφάλειας, αν υπάρχει και στη συνέχεια οδηγείται στο χειρουργείο πολύ νωρίς.
Αν για δικούς του λόγους, δεν έχει προηγηθεί ο προεγχειρητικός έλεγχος , τότε όλες οι εξετάσεις γίνονται την ίδια ημέρα, με τη διαφορά ότι το χειρουργείο διενεργείται αργότερα , όταν δηλαδή θα έχουμε τα αποτελέσματα, συνήθως μετά τις 11.00 πμ.
ΤΟ ΧΕΙΡΟΥΡΓΕΙΟ
- Σε όλες σχεδόν τις περιπτώσεις θυρεοειδοπάθειας, εκτελείται ολική θυρεοειδεκτομή. Η μερική ή υφολική θυρεοειδεκτομή, τείνει να καταργηθεί ως χειρουργική πρακτική σήμερα. Σε κάποιες περιπτώσεις μπορεί να χρειαστεί και λεμφαδενικός καθαρισμός τραχήλου.
- Το χειρουργείο γίνεται με ολική νάρκωση, και διαρκεί περίπου 2 ώρες.
- Εκτελείται μία εγκάρσια τομή, (3-4 εκατοστά περίπου), στη πρόσθια τραχηλική χώρα.
- Συνήθως εκτελείται κατά μήκος κάποιας αναδίπλωσης ή ρυτίδας του λαιμού (αν υπάρχει), για καλύτερο αισθητικό αποτέλεσμα.
- Πάνω σε αυτό, σήμερα έχουμε τη δυνατότητα χρησιμοποίησης σύγχρονων εργαλείων (Radiofrequency ablation/Laser/Ultrasicion/Ligasure), που μας επιτρέπουν να κάνουμε μία ανώδυνη, μοντέρνα και προπαντός ασφαλή εγχείρηση.
- Έτσι για την τομή χρησιμοποιούμε τις ραδιοσυχνότητες (RF) ή το laser αντί για νυστέρι, που εξαλείφει σχεδόν τον πόνο της τομής και μαζί με την ενδοδερμική ραφή του δέρματος στο τέλος της εγχείρησης, επιτρέπει ένα άριστο αισθητικό αποτέλεσμα.
- Για την αφαίρεση του αδένα χρησιμοποιούμε το ψαλίδι υπερήχων (για καλύτερη αιμόσταση και λιγότερο μετεγχειρητικό πόνο), και όχι την διαθερμία , η οποία δημιουργεί εγκαύματα.
- Σημαντικό επίσης είναι ότι πάντοτε χρησιμοποιούμε τον νευροδιεγέρτη (neuromonitoring), με σκοπό να αποφύγουμε οποιαδήποτε κάκωση των λαρυγγικών νεύρων, μια επιπλοκή, η οποία οδηγεί σε πάρεση των φωνητικών χορδών, παροδική ή και μόνιμη.
- Η όλη εγχείρηση δεν απαιτεί μετάγγιση, άρα δεν χρειάζεται αιμοδότης.
- Δίνεται μεγάλο βάρος στην αναγνώριση των λαρυγγικών νεύρων καθώς και την εξασφάλιση της ακεραιότητας των παραθυρεοειδών αδένων.
- Ο ασθενής ξυπνάει μετά από 2 ώρες περίπου, χωρίς πόνο και οδηγείται στο κρεβάτι του, χωρίς να έχει καταλάβει οτι χειρουργήθηκε.
- Η κινητοποίηση του ασθενούς είναι άμεση και γίνεται στο θάλαμο, 2-3 ώρες μετά το χειρουργείο.
- Ο ασθενής σιτίζεται γρήγορα με ελεύθερη δίαιτα από το απόγευμα της ίδιας ημέρας.
- Η ανάρρωση είναι ταχεία.
- Η νοσηλεία είναι ένα 24-ωρο, δηλαδή μία διανυκτέρευση.
ΜΕΤΑ ΤΗΝ ΕΓΧΕΙΡΗΣΗ….
Η επάνοδος στις καθημερινές δραστηριότητες και την εργασία σας, γίνεται σε πολύ σύντομο χρονικό διάστημα.
Μετά την εγχείρηση, θα πρέπει να ακολουθήσετε διά βίου θεραπεία υποκατάστασης των ορμονών του (θυροξίνη).
Δεν πρέπει να σας ανησυχεί το γεγονός ότι η θεραπεία είναι ισόβια, γιατί δεν έχει παρενέργειες, αν ακολουθείτε πιστά τις οδηγίες μας .
Θα πρέπει ακόμη να κάνετε αιματολογικές εξετάσεις για έλεγχο των ορμονών, τουλάχιστον δύο φορές το χρόνο.